- Причини за развитие
- Патогенеза на заболяването
- Клинични форми на панарициум
- Възможни усложнения
- Патологично лечение
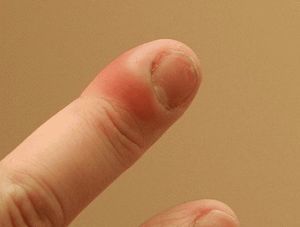 Острата супурация на тъканите на първата фаланга на пръста се нарича панариций. Най-често заболяването се развива поради Staphylococcus aureus, който прониква в кожата чрез незначителни лезии до нокътната плочка. Заболяването често е сложно и без качествено лечение води до флегмон. За да избегнете дълбоки форми на заболяването, трябва да отидете на лекар веднага след появата на симптомите.
Острата супурация на тъканите на първата фаланга на пръста се нарича панариций. Най-често заболяването се развива поради Staphylococcus aureus, който прониква в кожата чрез незначителни лезии до нокътната плочка. Заболяването често е сложно и без качествено лечение води до флегмон. За да избегнете дълбоки форми на заболяването, трябва да отидете на лекар веднага след появата на симптомите.
Причини за развитие
Панарициумът на пръста е неспецифичен възпалителен процес с бактериален произход. Обикновено причинени от пиогенни стафилококи. По-рядко стрептококите провокират патология, но участието на други патогени в възпалението също не може да се изключи. Много рядко панарицият се развива под въздействието на херпесния вирус.
Патогените проникват в човешкото тяло изключително чрез увреждане на кожата. Това се потвърждава от историята на пациентите. Всички те говорят за инжекции, порязвания, подутини по пръстите, предшестващи появата на първите признаци на възпаление.
В риск са хората, участващи в обработката на метални, дървени и каменни повърхности, а болестта често се диагностицира при рибари, както и хора, работещи в предприятия за преработка на риба.
Много по-рядко панацея на пръста се появява след сериозно нараняване: разкъсване, счупване или смачкване на костите.
Следните фактори допринасят за развитието на болестта:
 недостатъчно или неправилно антисептично лечение на рани;
недостатъчно или неправилно антисептично лечение на рани;- маникюр с инструменти, които не са преминали дезинфекция;
- твърде дълбоко рязане на ноктите;
- носенето на тесни обувки с лоша вентилация;
- наличието на ендокринологични заболявания;
- имунодефицитни състояния;
- хронични нарушения на кръвообращението в крайниците.
По причини от домакинството за развитие на патология се отчитат само 10-15%. Всички останали причини са свързани с производствените и професионални опасности.
Патогенеза на заболяването
Панарициумът се счита за класическа инфекция, изискваща хирургическа интервенция. Тази патология се развива по същия начин като обикновеното възпаление.
След като инфекциозният агент проникне в кожата, се задейства механизъм на възпаление, който нарушава микроциркулацията в близките тъкани и води до оток.
Клетките на имунната система започват да мигрират до мястото на инфекция. Някои от тях унищожават патогенни бактерии, други изхвърлят медиатори на възпалението. Всичко това води до образуването на ексудат, съдържащ мъртви клетки на имунната система и унищожени микроби. В резултат на това катаралното възпаление става гноен.
Струва си да се отбележи, че патогенезата на панарициум върху пръстите на ръцете и ръцете не се различава .
 Ако възпалението е възникнало на пръста от плантарията или от страна на дланта, възпалителният процес веднага ще започне да се движи навътре. Причината за това е структурна особеност на подкожната тъкан на пръстите. Той е разделен на отделни секции чрез съединителна тъкан. Следователно възпалението не се разпростира до страните, а отива дълбоко. Това определя и естеството на болката.
Ако възпалението е възникнало на пръста от плантарията или от страна на дланта, възпалителният процес веднага ще започне да се движи навътре. Причината за това е структурна особеност на подкожната тъкан на пръстите. Той е разделен на отделни секции чрез съединителна тъкан. Следователно възпалението не се разпростира до страните, а отива дълбоко. Това определя и естеството на болката.
Инфекцията, ако не се лекува, след известно време улавя сухожилията и торбичките им и след това отива към костите и ставите, бързо се разпространява в хоризонтална посока. Това представлява сериозна заплаха за развитието на флегмонни четки.
За щастие това се случва само ако пациентът забави обаждането до лекаря, откаже терапия или се самолекува.
Клинични форми на панарициум
Класификацията на заболяването се основава на анализ на дълбочината и локализацията на възпалителния процес . В този случай лекарите не вземат предвид причинителя на болестта. Той е посочен в диагнозата само за изясняване на лечението.
Това заболяване има 8 клинични форми.
Кожни и подкожни
Кожната форма на заболяването се диагностицира, когато възпалението е локализирано в дълбоките слоеве на дермата. Появяващият се ексудат води до стратификация на епидермиса, която външно се проявява под формата на плосък везикул, вътре в който може да има гнойна или серозна течност.
Пациентите с тази форма на патология почти никога не посещават лекар. Факт е, че балонът се отваря независимо или самите пациенти го пробиват с щифт или ножица за нокти. След евакуацията на съдържанието му възпалителният процес е в упадък.
Подкожната форма се счита за най-често срещаната, тъй като най-често се открива по време на лечението на пациентите.
 Обикновено лекарите трябва да се справят с гнойния стадий на заболяването, когато фокусът на възпалението вече се е преместил в подкожната тъкан, но все още не е започнал да се разпространява по-дълбоко.
Обикновено лекарите трябва да се справят с гнойния стадий на заболяването, когато фокусът на възпалението вече се е преместил в подкожната тъкан, но все още не е започнал да се разпространява по-дълбоко.
При преглед се открива изразено подуване. Така че, натрупването на гной е достигнало критични обеми. Скоро ексудатът ще влезе вътре и ще стигне до сухожилията. Освен това поради оток възниква компресия на нервните окончания, което причинява силна болка. В някои случаи пациентът чувства силни студени тръпки.
Подкожният панариций почти никога не преминава сам. Работата е там, че каналът, по който инфекцията е проникнала в тъканите, се затваря много бързо, а инфилтратът бързо отива в дълбочина.
Понякога се среща смесена форма на патология. Огнищата на възпалението са едновременно в кожата и под нея.
Перингвален и двуязичен
Ако възпалителният процес е локализиран в окологръбните хребети, тогава това е окологръдният фелон. Когато човек обича да откъсва бурета, да захапе ноктите си или да отреже нокътната плочка твърде дълбоко, рано или късно ще се развие фелония.
Между другото, при новородените най-често се диагностицира като окологърчен фелон. Факт е, че неопитни родители, опитвайки се да защитят кожата на детето от надраскване, подстригват ноктите си възможно най-кратко. В същото време те използват обикновени ножици за маникюр, които лесно увреждат кожата около нокътя.
Тази форма на заболяването се проявява чрез зачервяване и удебеляване на окологръбните хребети. След известно време серозна течност започва да изтича изпод тях. Освен това най-често не се образува кухина с гнойно съдържание. Заболяването замръзва на етапа на инфилтрация.
Ако гнойната кухина все пак се образува, тогава нейното съдържание започва да се разпространява във всички посоки, което води до образуването на няколко допълнителни джоба. Всеки от тях в бъдеще може да бъде отворен независимо.
С разпространението на възпалителния процес под нокътя се развива вторичен субунгвален панариций. При проникващи рани на пръста или с фрактура на нокътната плочка се образува първичен фелон.
Нокътът и при двете форми на възпаление изостава зад леглото си. Пус започва да сочи изпод него.
Сухожилие и кост
Сухожилието в повечето случаи се появява втори път. Първичното образуване на заболяването се проявява само при много дълбоко увреждане на пръстите.
Инфекцията на сухожилията най-често се проявява с прогресирането на подкожен панариций. Ексудатът достига до вагиналната торбичка и предизвиква реактивно възпаление. По-късно трансудатът става гноен.
Симптоми на панариция на сухожилията:
 пръстът на пациента е много подут;
пръстът на пациента е много подут;- кожата е зачервена;
- пръстът е постоянно в огънато състояние;
- се отбелязват признаци на интоксикация;
- пациентът се оплаква от остри болки.
Тази форма на заболяването се счита за най-тежката. Дори при навременно лечение много рядко се избягват усложненията.
При възпаление на терминалната фаланга може да се развие костен панарициум. Костната тъкан на това място на пръста е доста разхлабена. Периостът е проникнат от много съдове. Това гарантира лесно проникване на инфекциозния агент от възпалението, разположено над фокуса.
Обикновено субнемална форма на заболяването се трансформира в костен панарициум. По-рядко патологията се развива след открити фрактури и смачкване на пръста. Много лекари с право смятат костния панарициев остеомиелит.
Симптомите на тази форма на заболяването включват:
- повишаване на телесната температура;
- дълбока болка във фалангата;
- болка в пръста с аксиално натоварване.
Този вид патология е опасен, тъй като пациентите бързо свикват с дискомфорта и се ограничават до използването на алтернативна терапия. Това винаги води до тежки последици. Някои пациенти дори развиват сепсис.
Съвместно нарушение
 Този сорт е рядък, но винаги води до увреждане на пациента . В основата му е не толкова фелония, колкото разрушителен гноен артрит, който се развива след увреждане на пръст в страничната повърхност на ставата. Има малко подкожна тъкан, което позволява на инфекцията бързо да достигне ставната торба.
Този сорт е рядък, но винаги води до увреждане на пациента . В основата му е не толкова фелония, колкото разрушителен гноен артрит, който се развива след увреждане на пръст в страничната повърхност на ставата. Има малко подкожна тъкан, което позволява на инфекцията бързо да достигне ставната торба.
С това заболяване пациентите се оплакват от остра болка в областта на възпалената става. Подвижността му е силно ограничена, кожата му е силно хиперемична и гореща. Поради подпухналостта кожата може да се разтегне толкова много, че дори и най-малките й гънки изчезват.
Ако пациентът не получи навременно лечение, възпалението се разпространява в хрущяла и костите. Това неизбежно ще доведе до разрушаване на ставата.
Специална форма
Става въпрос за пандактилит . Тази форма на заболяването никога не се среща остро, тъй като обикновено е резултат от разпространението на инфекция от други видове панариций към съседни тъкани. Освен това пандактилността може да възникне без очевидни признаци на локална инфекция. Това се случва, когато силно вирулентният патоген е в състояние бързо да се разпространи и да освободи мощни токсини.
Симптомите на пандактилит винаги са тежка интоксикация и лимфаденит. Последният улавя аксиларни лимфни възли. Повреденият пръст е подут, кожата върху него е синкаво-лилава. На места могат да се появят малки рани.
Възможни усложнения
С разпространението на гнойно-възпалителен процес извън първоначалния фокус може да се развият усложнения. Последното трябва да включва и последствията от заболяването.
Следните усложнения се считат за най-опасни:
 Сепсис. Развива се, когато инфекция навлезе в кръвта и причинява образуването на гнойни огнища в различни органи. Много често сепсисът се придружава от DIC, при който в съдовете се образуват множество кръвни съсиреци.
Сепсис. Развива се, когато инфекция навлезе в кръвта и причинява образуването на гнойни огнища в различни органи. Много често сепсисът се придружава от DIC, при който в съдовете се образуват множество кръвни съсиреци.- Развитието на гноен теносиновит. Причината за това усложнение е разпространението на инфекция върху синовиалните торби на ставите на ръката и предмишницата.
- Флегмонова четка.
- Остеомиелит на карпалните кости.
- Съдова тромбоза с последващо развитие на исхемична некроза.
- Периферен лимфаденит.
Всички усложнения могат да се справят само с квалифицирано лечение. Самолечението не само ще бъде неефективно, но и опасно за здравето и живота.
Патологично лечение
Гнойно-възпалителният процес в пръста може да се лекува по 2 начина: лекарства и операция.
Лекарствата дават ефект само в началния стадий на заболяването. Но дори и в този случай лекарствената терапия трябва да се провежда под наблюдението на лекар. С прехода на болестта в гнойна форма лекарствата стават неефективни. Необходимо е хирургично лечение.
Лекарствената терапия се състои в използването на широкоспектърни антибактериални лекарства. Най-често това са лекарства за пеницилин и цефалоспорин. На пациента трябва да бъдат предписани противовъзпалителни лекарства, които имат аналгетичен ефект. Но това не е основното лечение, а спомагателното.
 Добър ефект при лечението дава алкохолните компреси, приложени върху засегнатата област.
Добър ефект при лечението дава алкохолните компреси, приложени върху засегнатата област.
Хирургичното лечение се състои в евакуация на гнойно съдържание и продукти от некроза извън гнойния фокус. В много напреднали случаи фалангата или пръста трябва да се ампутират.
Скоростта на зарастване на пръста след панариция зависи от това на кой етап е започнато лечението, неговата пълнота и активност на патогенната флора. Колкото по-рано се свърже пациент, толкова по-бързо се отървете от болестта.