- Фактори, допринасящи за развитието на болестта
- Клиничната картина на патологията
- Диагностика на заболяването
- Режим на лекарствена терапия
- Характеристики на храненето за болестта
- Рецепти за алтернативна медицина
 Заболяванията на стомашно-чревния тракт, лошите навици и недохранването често провокират развитието на такава патология на панкреаса като реактивен панкреатит. Симптомите и лечението на заболяването пряко зависят от тежестта на състоянието и причините, които го причиняват. Признаците на патологичен процес винаги са остри. Заболяването засяга възрастни, в редки случаи деца.
Заболяванията на стомашно-чревния тракт, лошите навици и недохранването често провокират развитието на такава патология на панкреаса като реактивен панкреатит. Симптомите и лечението на заболяването пряко зависят от тежестта на състоянието и причините, които го причиняват. Признаците на патологичен процес винаги са остри. Заболяването засяга възрастни, в редки случаи деца.
Фактори, допринасящи за развитието на болестта
Много хора знаят какво е панкреатит, симптомите и необходимостта от лечение . Има няколко фактора, които допринасят за появата на опасна патология:
 На първо място са заболявания на стомашно-чревния тракт: различни форми на гастрит, хепатит, холецистит, калкулозен холецистит, цироза, пептична язва на стомаха и дванадесетопръстника, жлъчна дискинезия, отравяне на различни етиологии, паразитни инфекции.
На първо място са заболявания на стомашно-чревния тракт: различни форми на гастрит, хепатит, холецистит, калкулозен холецистит, цироза, пептична язва на стомаха и дванадесетопръстника, жлъчна дискинезия, отравяне на различни етиологии, паразитни инфекции.- Употребата на алкохол в големи количества непрекъснато.
- Редовно преяждане, упражняване на натоварване върху всички органи на стомашно-чревния тракт.
- Постоянни и груби нарушения на правилата за здравословно хранене, употребата на мазни, пикантни, солени, пържени храни в големи количества.
- Травматични наранявания на коремните органи, провокиращи разкъсване на паренхима на важен орган.
- Чести стресови състояния.
- Дългосрочно лечение с лекарства от групата на нестероидните противовъзпалителни и хормонални лекарства, които влияят неблагоприятно на храносмилателната система.
Някои ендокринни патологии също могат да причинят развитието на болестта . Но най-често реактивният панкреатит, лечението на който с навременното лечение не е трудно, се развива след празнични празници с изобилие от храна и алкохолни напитки.
Клиничната картина на патологията
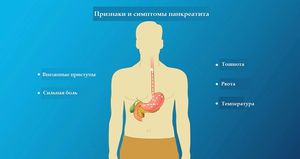
Симптомите на патологично състояние са подобни на признаци на остър панкреатит. Най-често се появяват 2-3 часа след действието на стимула:
 Началният етап се характеризира с появата на остра, пароксизмална болка в корема, излъчваща към горния квадрант или гърба. Доста често болката е пояса, с периодични болки в гърба.
Началният етап се характеризира с появата на остра, пароксизмална болка в корема, излъчваща към горния квадрант или гърба. Доста често болката е пояса, с периодични болки в гърба.- Болката е придружена от хълцане, спазъм на мускулите на стомаха и червата. Тяхното отслабване се наблюдава, когато позицията на тялото на пациента се промени: легнал отстрани, с коленете притиснати към гърдите.
- С напредването на болестта телесната температура на пациента се повишава, втрисане, летаргия, задух.
- Пациентът има подуване и затруднено изхвърляне на газове.
- На първия етап най-често се наблюдават хлабави изпражнения. Последвалите атаки се характеризират с постоянен запек.
- Апетитът най-често липсва, тъй като пациентът се страхува от засилени симптоми.
Ако помолите пациента да покаже езика, върху него се забелязва бяло покритие, което е по-изразено сутрин, веднага след събуждането.
Диагностика на заболяването
Реактивният панкреатит се диагностицира лесно . Предварителната диагноза се поставя въз основа на оплакванията на пациента. За да се изясни диагнозата, както и да се изключат други патологични състояния, се извършва цялостен преглед.
Първият етап е клиничен и биохимичен кръвен тест . Наличието на възпалителен процес ще бъде показано от повишено ниво на левкоцити в общия анализ. Патологичните промени в панкреаса при биохимичния анализ се отразяват във високите нива на амилаза. Но при нормален брой на този ензим в кръвта, заболяването не е изключено, тъй като много пациенти имат ярка клинична картина на реактивен панкреатит и нормален амилазен индекс.
Задължителен метод за изследване ще бъде общ анализ на урината, както и определяне на диастаза в урината, което също може да показва наличието на патологичен процес.
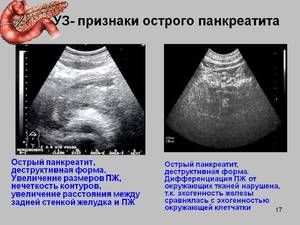
След получаване на резултатите пациентът трябва да премине ултразвуково изследване на коремните органи, по време на което специалистът определя наличието на холелитиаза, както и дегенеративни промени в черния дроб.
Фиброезофагогастродуоденоскопия се извършва за определяне на степента на увреждане на лигавиците и възможността за преминаване на болестта към хроничен стадий. Процедурата се извършва под обща или локална анестезия .
Получаването на пълна картина на състоянието на пациента ще помогне на магнитния резонанс. За да се подобри яснотата на изображенията, на някои пациенти се прилагат специални лекарства, използвани по време на рентген.
Режим на лекарствена терапия
Панкреасът е важен храносмилателен тракт, следователно, лечението му трябва да бъде цялостно и навременно. Капчиците при панкреатит са неразделна част от терапията. Обикновено схемата е следната:
 Веднага след постъпването на пациента в болницата на хирургичното отделение му се предписва капка болкоуспокояващи и спазмолитици под формата на специална литична смес. Тя включва Analgin, No-shpa или Drotaverin, Spazmalgon, Ketorol или Ketorolac, Papaverin. Всяко лекарство се приема в една ампула. Ако болката е непоносима, Analgin и No-shpu приемат количеството две ампули на 200 ml физиологичен разтвор.
Веднага след постъпването на пациента в болницата на хирургичното отделение му се предписва капка болкоуспокояващи и спазмолитици под формата на специална литична смес. Тя включва Analgin, No-shpa или Drotaverin, Spazmalgon, Ketorol или Ketorolac, Papaverin. Всяко лекарство се приема в една ампула. Ако болката е непоносима, Analgin и No-shpu приемат количеството две ампули на 200 ml физиологичен разтвор.- За унищожаване на патогени често се предписват антибиотици под формата на инжекции: Цефтриаксон, Амоксицилин.
- За премахване на отока на жлезата и намаляване на възпалителния процес се предписва лекарството Gordox. Лекарството се прилага интравенозно в 200 ml физиологичен разтвор. Курсът на лечение е най-малко 10 дни. При липса на Gordox е позволено да бъде заменен с Kontrikal. Лекарството има подобен ефект и се използва по същия начин.
- За да се намали секрецията на храносмилателните жлези и да се намали натоварването върху панкреаса, се предписват Омепрозол, Квамател, Нолпаза или Пантопразол. Предлагат се средства под формата на прах за инжектиране. Въведено от капкомер. Продължителността на терапевтичния курс е 10 дни. В тежки случаи лекарството се налива два пъти на ден.
- За укрепване на организма и увеличаване на скоростта на елиминиране на токсините се предписва капково приложение на 5% разтвор на глюкоза в комбинация с аскорбинова киселина в ампули. Лекарството се прилага ежедневно в продължение на 5-10 дни.
След спиране на синдрома на болката и завършване на курса на капково лечение, на пациента се предписва курс от ензимни препарати: Креон, Панкреатин. За да се възстанови пациентът след продължително лечение, се препоръчва да приема мултивитаминни препарати в продължение на 1-2 месеца. Назначаването им трябва да се извърши от лекар.
Характеристики на храненето за болестта
 Острият период продължава най-малко три дни . Забранено е да се яде храна в наши дни. Разрешена е само минерална вода.
Острият период продължава най-малко три дни . Забранено е да се яде храна в наши дни. Разрешена е само минерална вода.
Ако пациентът е диагностициран с реактивен панкреатит, диетата се превръща в начин на живот, нарушаването на което води до рецидив на патологията.
Храната трябва да бъде редовна, на малки порции, почивки между храненията не повече от 3 часа. През първия месец след възстановяването се препоръчва да не се натоварва органът. Диетата трябва да се състои от пюре, постни супи, зърнени храни без масло, картофено пюре, варени и парни ястия.
Необходимо е да се яде риба и месо с ниско съдържание на мазнини в малки количества, както и зеленчуци на пара. Остри, осолени и пушени храни, кисели зеленчуци, подправки, консерви са строго забранени.
Задължителен момент в диетата е изключването на газирани и алкохолни напитки, които дразнят организма и често причиняват рецидив на патологията.
Животинските мазнини под формата на свинска мас, натурално масло трябва да бъдат ограничени в ежедневното меню, като ги замените с умерено растително масло. Струва си да се даде предпочитание на слънчогледовото и зехтина, които ще наситят тялото с необходимите омега киселини.
В началото си струва да се ограничи употребата на грозде, круши, хурма, тъй като тези плодове съдържат тежки захари, които създават допълнителна тежест за панкреаса.
Силният чай и кафе са строго забранени. По-добре е да го замените с билкови отвари и домашно приготвени компоти, които ще станат допълнителни източници на витамини.
При спазване на всички препоръки рискът от обостряне значително намалява .
Рецепти за алтернативна медицина
Невъзможно е да се излекува реактивен панкреатит с помощта на народни средства . Въпреки това, като допълнителни лекарства в комбинация с традиционната лекарствена терапия, те са позволени да се използват. Най-популярните рецепти за традиционните лечители са следните:
 Един от най-простите начини за предотвратяване на обострянето на патологията е използването на масло от шипка. Ежедневно се препоръчва да се приема по една чаена лъжичка сутрин и вечер в продължение на 10 дни. След почивка от 4 седмици курсът се оставя да се повтори. Този метод не е подходящ за пациенти, страдащи от калкулозен холецистит, тъй като може да провокира движението на камъни и запушването на жлъчните пътища.
Един от най-простите начини за предотвратяване на обострянето на патологията е използването на масло от шипка. Ежедневно се препоръчва да се приема по една чаена лъжичка сутрин и вечер в продължение на 10 дни. След почивка от 4 седмици курсът се оставя да се повтори. Този метод не е подходящ за пациенти, страдащи от калкулозен холецистит, тъй като може да провокира движението на камъни и запушването на жлъчните пътища.- Инфузията на базата на плодове от калина има благоприятен ефект върху всички органи на стомашно-чревния тракт. За да приготвите напитка, залейте 15 г натрошени плодове с чаша вряла вода. След 20 минути настояване съставът е готов за употреба. На ден е разрешено да се пие 2-3 чаши. Инструментът не само ще подобри храносмилането, но и ще обогати организма с полезни вещества. Курсът на лечение е 4 седмици.
- Лечението за две седмици със сок от картофи и моркови в комбинация от 1: 1 елиминира ефективно симптомите на панкреатит. Препоръчва се употребата на състава сутрин, за предпочитане преди закуска. В допълнение към положителния ефект върху панкреаса, прясно изцедените сокове ще премахнат проблема със запека.
- Пиенето на чай от лайка ежедневно ще помогне на тези с панкреатит с чести хлабави изпражнения. Растението ще има антимикробни и противовъзпалителни ефекти. За удобство в аптеката можете да си купите лайка, опакована в торбички за еднократна употреба. Препоръчителният дневен прием на напитката е 2-3 чаши.
Използването на алтернативна медицина е разрешено само след консултация с лекар и при липса на противопоказания.
Реактивният панкреатит представлява опасност за живота на пациента . Първите признаци на заболяването изискват незабавна медицинска помощ, а правилно подбраната терапия значително намалява риска от усложнения.