- Какво е лечение с тромболиза
- Видове процедура
- Показания за
- Противопоказания за процедурата
- Условия на тромболитично лечение
- Лекарства за приложение
- Възможни усложнения
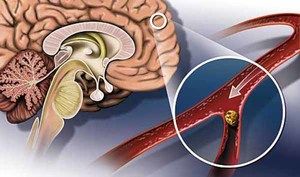 С възрастта всеки човек до известна степен износва важни телесни системи. И най-често възрастните хора са изправени пред исхемичен инсулт на мозъка, който се дължи на множество вътрешни и външни фактори. Основната причина за патологията е нарушение на кръвообращението и запушване на мозъчните съдове от кръвен съсирек.
С възрастта всеки човек до известна степен износва важни телесни системи. И най-често възрастните хора са изправени пред исхемичен инсулт на мозъка, който се дължи на множество вътрешни и външни фактори. Основната причина за патологията е нарушение на кръвообращението и запушване на мозъчните съдове от кръвен съсирек.
Такова сериозно заболяване винаги предизвиква необратими последици. В резултат на това се поврежда определена част от мозъка - исхемичното ядро. В първите минути след инсулт увредените мозъчни клетки все още запазват жизнената си активност, но само ако навреме се правят опити за нормализиране на кръвообращението и елиминиране на кръвен съсирек. Тромболизата се счита за иновативен и най-ефективен метод за лечение на исхемичен инсулт.
Какво е лечение с тромболиза
Всички знаят, че инсултът е много опасна болест и е изпълнен с необратими последствия за здравето. Въпреки това, не всеки разбира, че дори при исхемичен инсулт на мозъка, изходът от заболяването до голяма степен ще зависи от няколко основни нюанса. А именно от правилното лечение и най-важното - хирургическа медицинска намеса.
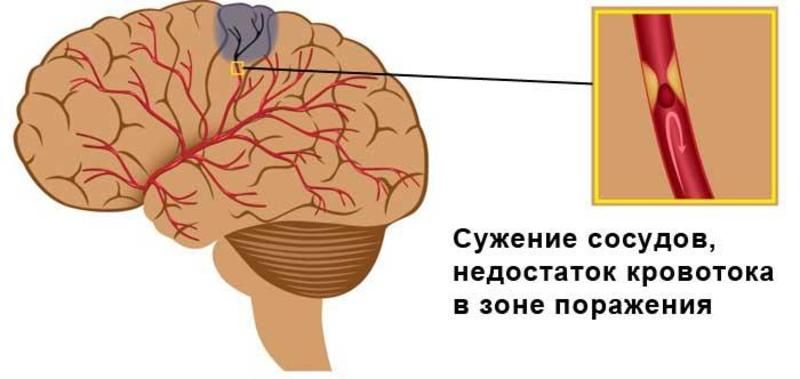
Засегнатите мозъчни клетки, дори при удар, не умират веднага - в областта на исхемичното ядро те остават жизнеспособни поне 6-8 минути, докато клетките в съседната мозъчна тъкан функционират от три до шест часа и в изключителни случаи до няколко дни включително. Ако кръвообращението в мозъка се възстанови през тези интервали от време, тогава невроните ще могат да се върнат към нормалното си състояние. За тази цел е обичайно да се използва тромболиза в медицината.
Терапията с тромболиза е процедура, чиято цел е да се въведат специални лекарства в увредените артерии на мозъка, които могат бързо да разтворят възникналия тромб и да възстановят кръвоснабдяването. Благодарение на тази техника пациентите имат реален шанс за възстановяване. Основното условие за тромболиза е използването в първите часове след атака на инсулт.
Видове процедура
В момента има два основни вида лечение чрез терапия с тромболиза. Всеки от тях има свои собствени характеристики и показания за провеждане .
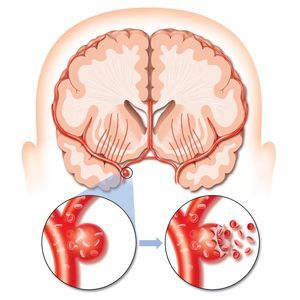 Селективна тромболиза . Този вид лечение е въвеждането на лекарства директно в лумена на патологична вена. Лекарството се прилага с помощта на специален катетър. Инжектирането на лекарство винаги се извършва само в областта на локализация на тромба. Докато лекарството се прилага, лекарят постоянно наблюдава процеса, използвайки церебрална ангиография. Самата процедура трае не повече от два часа. Основните предимства на тази техника са високата точност на приложението на лекарството, постоянният мониторинг на процеса с помощта на рентгенови лъчи, точен ефект върху кръвен съсирек и липсата на нужда от дисекция на тъканите.
Селективна тромболиза . Този вид лечение е въвеждането на лекарства директно в лумена на патологична вена. Лекарството се прилага с помощта на специален катетър. Инжектирането на лекарство винаги се извършва само в областта на локализация на тромба. Докато лекарството се прилага, лекарят постоянно наблюдава процеса, използвайки церебрална ангиография. Самата процедура трае не повече от два часа. Основните предимства на тази техника са високата точност на приложението на лекарството, постоянният мониторинг на процеса с помощта на рентгенови лъчи, точен ефект върху кръвен съсирек и липсата на нужда от дисекция на тъканите.- Системна тромболиза . Тази техника се използва само когато не е възможно да се определи мястото на образуване на кръвен съсирек. В този случай лекарството се инжектира във венозната кухина чрез капкомер. Основното предимство на техниката е, че когато попадне във вена, лекарството се разпределя по целия кръвен поток и разтваря всички съществуващи кръвни съсиреци по пътя си. Освен това подобна процедура отнема не повече от час. Единственият съществен недостатък на терапията е, че има голяма вероятност за отваряне на кървене след него.
И двата метода могат да се използват само след задълбочена диагноза. Изборът на тромболитици за резорбция на кръвни съсиреци се определя от специалист, тъй като някои лекарства могат да причинят усложнения или алергични реакции.
Показания за
Въпреки факта, че тромболизата на инсулт е високоефективна, процедурата има строги индикации. Това се дължи на факта, че този вид терапия има някои усложнения, които най-често възникват в резултат на игнориране на показанията за неговото прилагане. Тромболитичното лечение може да се проведе само ако:
 пациент над осемнадесет години;
пациент над осемнадесет години;- няма напълно очевидни подобрения в състоянието на пациента по време на терапията;
- диагнозата (исхемичен инсулт на мозъка) е точно потвърдена;
- интервалът от момента на атаката е от три до шест часа, не повече;
- има точно изключване на диагнозата хеморагичен инсулт;
- симптомите не намаляват спонтанно;
- През последните четиринадесет дни не е извършвана сериозна операция;
- няма анамнеза за травматично увреждане на мозъка, миокарден инфаркт или стомашно-чревно кървене през последните три месеца;
- беше извършена обстойна диагноза на състоянието на пациента;
- няма възможни противопоказания за процедурата.
Много е важно да запомните, че ако исхемичен удар на мозъка се обърка с хеморагичен и се извърши тромболиза, тогава тази процедура ще доведе до смърт. Това се дължи на факта, че въвеждането на тромболитици значително увеличава вероятността от кървене и това е неприемливо при хеморагична форма на патология.
Противопоказания за процедурата
Тромболитичното лечение има много сериозни противопоказания, които трябва да се вземат предвид от лекаря преди назначаването на процедурата. Определено трябва да знаете за тях, защото в противен случай могат да възникнат необратими усложнения, до фатален изход. Следователно процедурата никога не се извършва, ако:
- пациентът има повторен удар;
- високо кръвно налягане - над 185 mm / RT. Чл. на систола, както и 110 mm / RT. Чл. на диастола;
- има леко подобрение на симптомите на неврологични отклонения;
- пациентът е в кома;
- разкри малък брой тромбоцити (по-малко от 100 000);
- клиничното подобрение настъпва 3-6 часа след инсулт в мозъка;
 беше извършена сложна операция няколко месеца преди инсулта;
беше извършена сложна операция няколко месеца преди инсулта;- има голяма вероятност от дисекция на аортата в резултат на процедурата;
- пациентът има епилепсия;
- имаше сърдечен арест, настъпил десет дни преди инсулт;
- пациентът има лоша коагулация на кръвта;
- през последните три седмици има вътрешно кървене;
- има язвени лезии на стомашно-чревния тракт и други дегенеративни отклонения;
- пациентът има диабет, независимо от стадия;
- има отклонения от нормата в показанията на глюкозата;
- има тежки патологии на черния дроб или бъбреците.
Някои противопоказания са относителни, затова решението за провеждане на тромболитична терапия се взема от лекаря индивидуално, в зависимост от текущото състояние на пациента.
Условия на тромболитично лечение
Лечението винаги се провежда в болница под строгото наблюдение на лекар. За този пациент се поставя в съдовото отделение, където трябва да бъде разположено отделението за интензивно лечение или неврореанимация с цялото необходимо оборудване.
Процедурата винаги се провежда след задълбочена диагноза на пристигащ пациент. Основните диагностични мерки са MRI или CT сканиране на мозъка, кръвен тест, транскраниална доплерография и изследване на TCD.
Необходими са тест за кръвосъсирване и ниво на глюкоза, а при необходимост се изследват и други важни кръвни карти. В допълнение пациентът се изследва с помощта на скалата на ударите. Ако сумата от точките по тази скала е 25 или по-висока, тогава процедурата ще бъде напълно противопоказана за пациента.

След извършване на всички необходими диагностични мерки и лабораторни изследвания, лекарят ще може да постави окончателна диагноза и да избере метод на тромболитична терапия.
Техниката на процедурата е бавно въвеждане на избраното лекарство в засегнатата артерия за разтваряне на тромба. Тромболитикът може да се прилага интравенозно или чрез катетър. Въпреки това, каквато и технология на лечение да избере лекарят, ефективността ще зависи пряко от неговия професионализъм.
Лекарства за приложение
Ефективността на процедурата зависи не само от квалификацията на специалиста, който я провежда, но и от качеството на лекарствата, инжектирани във вената. Въпреки изобилието от най-различни тромболитици, не всички лекарства са еднакво ефективни. Има няколко основни групи лекарства, които най-често се използват по време на тромболитична терапия .
- Бърз положителен резултат може да се постигне при използване на лекарството "Prourokinase" по време на процедурата. Това лекарство обаче не е подходящо за онези пациенти, които имат лошо съсирване на кръвта или има риск от мозъчен кръвоизлив.
- Най-безопасните и в същото време не по-малко ефективни и ефективни са препаратите Alteplaza или Aktilize, които са в състояние да облекчат състоянието на пациента за кратко време. Може да се използва 5-6 часа след появата на първите симптоми на исхемичен инсулт. За лечение с тези лекарства обаче е необходим хепарин.
- Новото поколение лекарства "Anistreplaza", "Tenecteplase" и "Metalization" не изискват употребата на хепарин след приложение, което значително опростява процеса на лечение на пациента. Освен това, в резултат на интравенозно приложение на лекарството, вероятността от развитие на алергични реакции е сведена до минимум.
- Лекарството от старото поколение, стрептокиназа, се използва рядко. Той е най-простият и евтин сред съществуващите аналози и в същото време лекарството има мощен тромболитичен ефект. Той е в състояние да предизвика сериозни алергични реакции и да провокира развитието на хематоми, следователно, Стрептокиназа се използва в редки случаи и не повече от веднъж.
- Лекарството "Урокиназа" е сравнително ново лекарство с мощен ефект. Коефициентите на оцеляване са значително по-високи от техните колеги (поне петнадесет процента). Хепаринът обаче е необходим за лечение на исхемичен инсулт с урокиназа.
Изброените препарати са съставени предимно от естествени компоненти. Въпреки това, независимо от състава и терапевтичния ефект, е строго забранено да ги използвате независимо, за да премахнете признаците на мозъчен инсулт. Тромболитичните лекарства имат много противопоказания и странични ефекти, които лекарят трябва да вземе предвид, преди да приложи лекарството венозно.

Възможни усложнения
Вероятността от усложнения в резултат на лечението е минимална и възлиза само на 10-12 процента от общия брой случаи.
Но независимо от това, винаги е важно да се спазват мерките за безопасност и да се провежда процедурата под наблюдението на опитен лекар.
Страничните ефекти, които понякога се появяват след лечението, могат да бъдат изразени, както следва:
 неправилно функциониране на сърдечната честота;
неправилно функциониране на сърдечната честота;- значително понижение на кръвното налягане;
- повишаване на температурата до малки марки - 37–38 градуса, което като правило е нормално състояние след процедурата;
- остра сърдечна недостатъчност;
- алергия към инжектирани лекарства;
- инсулт възниква, ако пациентът не е бил диагностициран своевременно с хеморагично увреждане на мозъчните тъкани;
- откриването на кръвоизливи, вътрешни и външни, поради лоша коагулация на кръвта.
Що се отнася до смъртта, това е изключително рядка практика, която се среща главно при пациенти в напреднала възраст. Във всеки случай лечението на такова сериозно заболяване като исхемичен мозъчен инсулт винаги изисква интегриран подход и специализиран надзор.